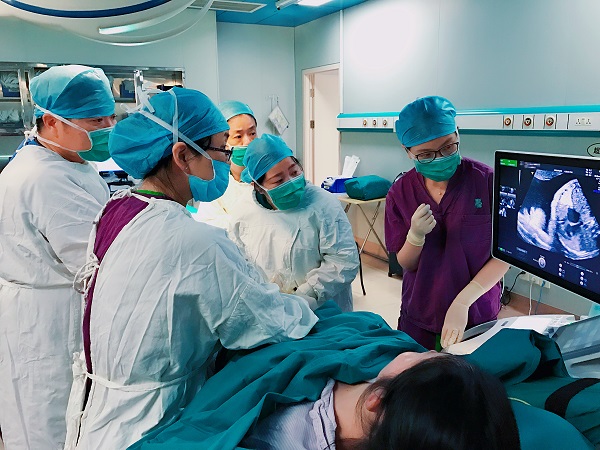
圖説:胎兒心臟介入手術 院方供圖(下同)
首例由國內醫生團隊獨立完成的宮內胎兒心臟介入手術,近日在上海市第一婦嬰保健院順利完成。一名29孕周的胎兒在媽媽腹中“隔著肚皮”,就接受了通過微創技術進行的肺動脈瓣球囊擴張術。上海醫生團隊此次的成功不僅展示了本市在小兒先天性心臟病治療技術上的高端水準,對國內胎兒醫學的發展也具有里程碑意義。
3名主刀醫生——第一婦嬰保健院胎兒醫學科及産前診斷中心主任孫路明,上海兒童醫學中心心內科主任李奮,復旦大學附屬兒科醫院心導管室主任吳琳在今天下午舉行的媒體通報會上表示,這一次“在媽媽肚子裏的手術”,將可以促進胎兒心室的發育,為其出生後進一步的先心病治療爭取更好的結果。母親在術後第二天即出院。目前是術後第三周,胎兒超聲心動圖均顯示,血液流動持續明顯改善,各項數據提示胎兒病情得到一定程度的改善。
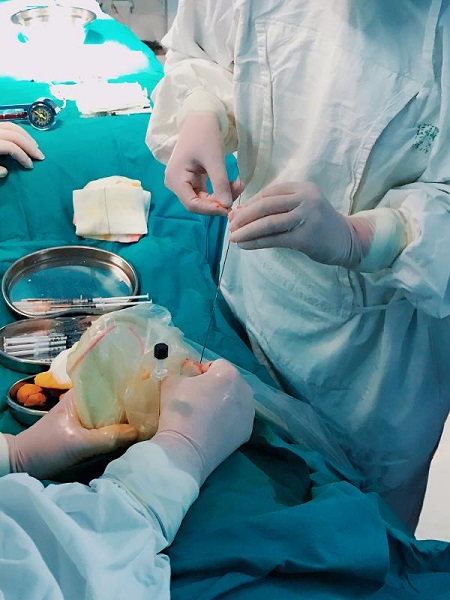
來源/院方供圖
全球類似手術僅近20例
宮內胎兒心臟介入手術技術難度極高,國際上只有少數的機構有能力開展。據國際胎兒宮內治療註冊中心的數據顯示,2001-2015年全球開展的總例數約為200余例,其中與本次病例類似的、用於治療肺動脈嚴重狹窄或閉鎖導致右心發育不良的胎兒宮內干預手術,僅有近20例。在我國,2016年廣東省人民醫院與國外專家團隊合作完成了我國第一例宮內心臟介入手術。
在2013年順産誕下一名健康的寶寶之後,蓉蓉(化名)又分別有過兩次自然受孕,但都小月份自然流産了。今年順利迎來“二寶”,卻在5月初的胎兒超聲大結構畸形篩查中發現胎兒心臟結構異常,進一步的心臟超聲更讓人揪心:右心發育不良綜合徵——胎兒肺動脈瓣重度狹窄、三尖瓣啟閉運動受限。
終止妊娠還是選擇留下?胎兒28孕周前,蓉蓉來到一婦嬰胎兒醫學科及産前診斷中心,想要為她肚子裏的寶寶爭取一個機會。孫路明醫生給予了詳細的胎兒醫學超聲評估,安排了胎兒的遺傳學檢測,制定了診療方案,與病人及家屬討論了各種選擇的利弊。胎兒先心病的多學科會診流程同時啟動,會診的專家包括上海兒童醫學中心超聲科主任張玉琦教授、胎兒核磁共振專家朱銘教授、心內科主任李奮教授、心外科洪海筏主任醫師和復旦大學附屬兒科醫院心導管室主任吳琳教授等。
在排除了胎兒其他結構異常及遺傳性疾病後,擺在蓉蓉和家人面前的有兩套救治寶寶的方案:第一套方案是繼續等待,每2周隨訪胎兒肺動脈瓣狹窄程度和宮內狀況,綜合母親及胎兒的情況,選擇合適的時機進行分娩,出生後立即進重症監護室,根據病情的嚴重程度選擇相應的手術治療。但這過程中,胎兒病情有可能進一步惡化,出生後只能進行單心室修補,這意味著複雜多次的先心病手術,對孩子今後的成長和生活都將有很大的影響。
“第二種方案是採用宮內介入手術,給媽媽肚子裏的寶寶動手術,即在宮內就給胎兒實施肺動脈瓣球囊擴張術,以促進發育不良的右心室繼續發育,增加雙心室修復的可能性,但風險在於胎兒宮內介入手術帶來的胎兒死亡的風險。”這在孫路明與蓉蓉及家屬詳盡溝通的過程中,寶寶的病情更重了,原本重度狹窄的肺動脈瓣有進一步演變為閉鎖的可能,右心室變得更厚更小了。蓉蓉一家人最終選擇留下寶寶,並盡可能給寶寶爭取出生後進行雙心室修復的機會。這就意味著他們選擇宮內介入手術!
29孕周胎兒的心臟只有杏仁般大小
在獲得醫院倫理委員會的審批後,醫院醫務科參與了術前談話,再次確保病人及家屬真正理解此項新技術臨床應用的風險。儘管介入手術無需孕婦開腹、胎兒開胸,但29孕周胎兒的心臟只有一個杏仁般大小,17釐米長的穿刺針要一次成功穿入4毫米徑線的右心室流出道,手術難度大、風險高,術中還要應對隨時可能出現的胎兒心動過緩、心臟驟停、心包腔積血等危險狀況,稍有不慎就會危及胎兒生命。個中難度可想而知。
專家們通過多次討論,反復推敲手術的指徵,設計撰寫了詳細的手術操作流程,儘量週全地考慮術中的每個細節、可能出現的風險及相應的防範措施。6月20日下午4點,蓉蓉躺上了胎兒醫學科手術臺。3位專家立即各司其職、週密配合:孫路明抓住稍縱即逝的手術時機,將穿刺針在超聲的引導下依次穿過胎兒肋間隙、胎兒右心室壁,成功到達並穿過肺動脈瓣狹窄處;吳琳迅速通過建立的通路,將導絲及直徑3.5毫米的擴張球囊通過穿刺針送入肺動脈;當確定球囊中央騎跨在肺動脈瓣時,李奮立即利用壓力閥加壓擴充球囊,並快速擴張2次後迅速撤出球囊。術後胎心145次/分,處於正常範圍,超聲顯示經肺動脈瓣的前向血流明顯增加!手術成功了!
據報道,胎兒宮內介入手術50%的病例會出現各種胎兒的並發癥,其中10-20%宮內死亡,對這些並發癥快速有效的處理是降低胎兒死亡的關鍵,這要求充分的術前準備,團隊成員術中高度默契的配合,實現無縫銜接——多學科團隊的密切配合是手術成功的真正關鍵所在。該手術過程中胎兒也曾一度出現少量的心包腔積血,心跳過緩的並發癥,當發現胎兒出現心跳減慢時,手術團隊通過提前建立的給藥通道給予了胎兒心臟復蘇藥物。
“根據已發佈的國際上的病例報道,胎兒先心病宮內干預的成功率約為60%。宮內心臟介入手術並非針對先心病的根治性手術,只是嘗試為胎兒爭取雙心室修復的機會。宮內的干預胎兒,出生後還需轉至兒童專科醫院進行最後的確診和治療。”專家們在媒體會上特別強調説。